每年2月的最后一天,是世界罕见病日。这是一个聚焦于“医学孤岛”的特殊时刻,旨在让那些被忽视的罕见病群体被看见、被理解、被治愈。
在血液肿瘤领域,淋巴瘤是一类高度异质性的疾病,其中约10%的亚型因发病率低、病理机制复杂而被归为“罕见淋巴瘤”。例如套细胞淋巴瘤(MCL)、伯基特淋巴瘤(BL)、高级别B细胞淋巴瘤(HGBL)以及部分T细胞淋巴瘤,它们往往起病隐匿、进展迅速,若不能在第一时间获得精准诊断,患者将错失最佳治疗时机。荧光原位杂交技术(Fluorescence In Situ Hybridization , FISH),作为一种高灵敏度、高特异性的分子检测手段,正以其独特优势,成为诊断罕见淋巴瘤的关键利器。
01 FISH检测:分子层面的精准检测
罕见淋巴瘤的诊断难点在于:形态学表现不典型、免疫表型交叉重叠、临床病程异质性强。传统的病理检测手段有时难以“一锤定音”。随着分子学技术的迅速发展,分子遗传学的检测也得到广泛应用,许多淋巴瘤亚型都具有特异的基因染色体异常,因此荧光原位杂交分子检测,作为一种行之有效的辅助检测手段,为淋巴瘤的诊断、鉴别诊断、分子分型和预后判断等提供重要指标。FISH技术,如同一位精准的“基因侦探”,它利用荧光标记的DNA探针,像“钓鱼”一样在细胞核内搜寻特定的基因序列。通过荧光显微镜,我们可以直观地看到基因的缺失、扩增、易位或重排,这使其成为诊断伴有特征性染色体异常的罕见淋巴瘤的“金标准”。
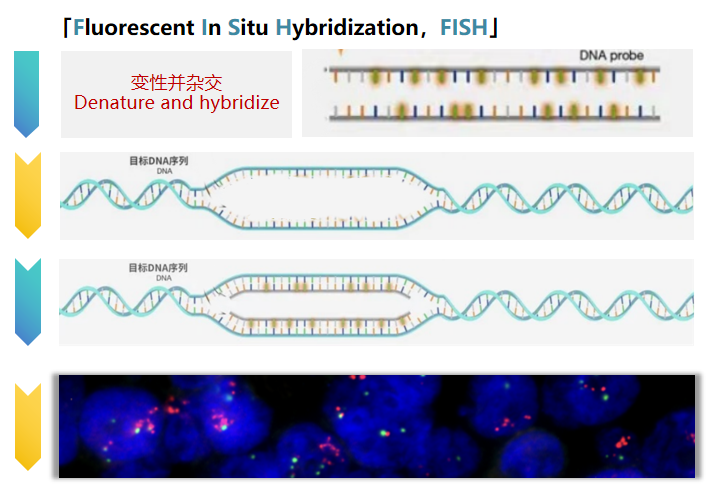
02 FISH检测辅助淋巴癌的临床诊断
套细胞淋巴瘤占非霍奇金淋巴瘤的5%—10%,是一种兼具侵袭性与惰性特征的罕见B细胞淋巴瘤。其关键特征就是t(11;14)(q13;q32)这一染色体易位。
FISH技术通过检测CCND1基因重排,能够以极高的灵敏度和特异性确诊套细胞淋巴瘤。研究表明,约70%—80%的套细胞淋巴瘤患者携带该变异,FISH检测已成为日常病理辅助诊断套细胞淋巴瘤的首选方法。对于CCND1阴性的患者,FISH还可进一步检测CCND2/CCND3重排,确保不漏诊[1]。
除了套细胞淋巴瘤,FISH技术还在多种罕见淋巴瘤的诊疗中均扮演着不可替代的角色:
(1)伯基特淋巴瘤:伯基特淋巴瘤增殖极快,其遗传学特征是MYC基因重排。FISH检测可明确MYC是否与IGH、IGK或IGL基因发生易位,是确诊伯基特淋巴瘤的核心依据,也是将其与弥漫大B细胞淋巴瘤等形态相似疾病鉴别的关键[2]。
(2)高级别B细胞淋巴瘤:这类侵袭性极强的淋巴瘤,常伴有MYC、BCL2、BCL6基因的双重打击或三重打击。FISH技术是目前检测这些重排的唯一金标准,能精准识别出预后极差的患者,指导临床采取更强力的治疗方案[2]。
(3)滤泡性淋巴瘤与MALT淋巴瘤:虽然滤泡性淋巴瘤相对常见,但其伴有1p36缺失或不典型易位的亚型属于罕见情况,FISH可辅助鉴别。对于黏膜相关淋巴组织淋巴瘤,检测MALT1重排或11q异常,有助于判断其对抗生素治疗的反应及预后。
(4)T细胞淋巴瘤:在间变大细胞淋巴瘤中,FISH检测ALK基因重排可区分预后良好的ALK阳性亚型;而在ALK阴性的病例中,DUSP22重排的检测则提示相对较好的预后,为精准分层提供依据[3]。

03 FISH检测辅助淋巴癌的临床治疗
FISH技术的价值,不仅在于疾病诊断,更在于疗效预测。在精准医疗时代,检测结果直接关联治疗选择:
✅指导靶向治疗:某些基因重排可能提示对特定靶向药物敏感。
✅评估预后风险:如MCL中TP53缺失(del17p)或MYC异常的检测,提示患者属于高危人群,需调整治疗策略。
✅监测微小残留病灶:在治疗后,FISH技术也可用于监测特定融合基因的转阴情况,评估疗效[4]。
04 结语
罕见病,不应是被遗忘的角落。在世界罕见病日这个特殊的日子里,我们呼吁更多关注罕见淋巴瘤群体。每一例精准的FISH检测,都是对生命负责的体现,它让每一位患者都能获得“对症下药”的希望。未来,我们将继续深耕FISH技术创新,以更精准的检测方案,助力临床破解疑难。
参考文献:
[1] 庹吉妤,张敏,郑荣寿等.2015年中国恶性淋巴瘤发病与死亡分析[J].中国肿瘤,2021,30(01):35-40.
[2] 《淋巴瘤诊疗指南(2022年版)》,国家卫生健康委员会。
[3] 《中国临床肿瘤学会(CSCO)淋巴瘤诊疗指南2023》。
[4] SUNG H, FERLAY J, SIEGEL R L, et al. Global cancer statistics 2020: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA Cancer J Clin. 2021 May;71(3):209-249.




